داء السُكريّ
البُوَالَةُ التَفِهَة أو مرض السكر الكاذب يتنج من فرط الغدة الصماء.
البُوَالَةُ التَفِهَة
وهي واحدة من الأمراض الرئيسية للغدة النخامية. والاضطراب بنقص في الهرمون المضاد لإدرار البول(فازوبريسين) يُؤدي إلى إفراط في ادرارالبول المحتوي على السكر، وتنتج من فشل الفص الخلفيّ في إنتاج الهرمون المضاد لإدرار البول بسبب رَضْح أو عدوى أو ورم أو خراج أو المرض الوراثي للغدة النخامية.
داء السُكريّ
السُّكَّرِيّ هو أكثر الإضطرابات الهرمونية شيوعاً في الممارسة الطبية. وهو حالة يكون فيها الأنسولين في الجسم ناقصاً عن احتياجات المريض الميتابوليزمية. والميتابوليزم، مُصطلح يصف الطُرق يتعامل بها الجسم مع تنوع المواد الغذائية المُتحصلة من المصدر الغذائيّ. وتُمتص الدهون والبروتينات والسُكريّات وتُنقل إلى الكبد للمُعالجة الأولية. ويتم تخزين هذه المواد الغذاية في هذا العضو ويتم تخزينها أو تعطيلها أو ارسالها للاستخدام في أعضاء أخرى أو تغييرها بطريقة ما لتُقابل الاحتياجات الغذائية. ويتم التحكم في هذه العملية الشبية بالمصنع بتوفر المواد الغائية وبالهرمونات الكبدية السابحة مثل الأنسولين والجلوكوجين والأدرينالين. هذا بالإضافة إلى أن هذه الهرمونات لها التأثير على طريقة الأعضاء البعيدة من نسيج العضلات ونسيج الدهون والتعامل مع المواد الغذاية المُتاحة.
ويُمكن أن يعود نقص الأنسولين على الأقل إلى سببين هامين:
هناك طريقة بسيطة ربما تُنوّع المُستويات المُنحفضة للأنسولين المُنتشرة في الدورة الدموية. ويحدث هذا عندما يتلف البنكرياس حيث تكون الخَلاَيا الجَزِيْرِيَّة مسئولة عن إِفْراز الأنسولين. وبالرغم من أنّ الطريقة التي يُمكنها أن يُؤدي إلى نقص الأنسولين ليكون مُقاومة الأنسولين. ويحدث هذا عندما مُستويات انتشار الأنسولين مُناسبة بالرغم من ذلك، ولا تكون الأعضاء المُستهدفة لتدبير الأنسولين (الكبد، العضلات، الدُهن) مُتَجَاوِبة لمُستويات انتشار الأنسولين. ويعمل الأنسولين (الهرومانات الأخرى) بربط مُستقبل مُحدد على سطح أعضائها المُستهدفة. وبالرغم من أن الربط بالمُستقبل يكون الخُطوة الأولى في عمل الأنسولين، فيتم تحديده بما يُسمى عيوب “ما بعد المُستقبل” المُتوفر أيضاً في السُكريّ، ليُقلل بعد ذلك قدرة الخلية في السُكريّ، ويُقلل بعد ذلك قدرة الخلية للاستجابة بإشارات الأنسولين.
التصور الطبيّ للسُكريّ
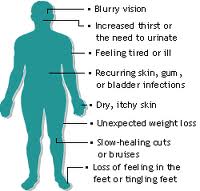
وكما يتطور الأنسولين، فرُبما يرتفع سُكر الدم عن مُستوياته الطبيعيّ من 70-100 مليجرام/ديسيلتر صائم، و150مليجرام/ديسيلتر بعد الوجبات. وربما يكون الارتفاع المُبكر في مُستويات الجلوكوز غير ملحوظ للمريض والطبيب، ولكم عندما يرتفع السكر لما يزيد عن 180 مليجرام/ ديسيلتر ربما تظهر العلامات. وعندما ترتفع مستويات ضغط الدم عن هذا لما يُسمى ” العتبة الكُلْوِيّة” ويُلاحظ إفراغ السكر في البول. ويعمل سُكر البول الزائد (المُسمى بالبِيلَةٌ السُكَّرِيَّة) كإسفنجة تسحب الكميات الزائدة من الماء إلى البول الناتج ليُؤدي إلى تَبَوُّل مُفرط. وهذه النتيجة، المُسماة بغزارة البول، علامة رئيسية وتقليدية لقصور السُكريّ المُسيطر عليه. وتُؤدي الزيادة المُستمرة في التبول الجفاف المُتدرج وغالباً يكون جفاف الفم. وتلك الأعراض تُجبر المريض على شُرب كميات زائدة من السوائل ويُمسى هذا العرض بالعُطاش. وبالرغم من أنّ المريض رُبما يظن المشروبات الزائدة تُسبب التبول إلا أن الأمر منعكس.
ويُمكن للجفاف الزائد أن يُؤدي إلى شكوى تشوش الرؤيا من جراء تغير سوائل عدسات العين. ويُؤدي الإجهاد إلى ما يفعله فقد الوزن في البداية من سرور المريض ولكنه يكون في النهاية خارج النسبة التي يحتاجها المريض بشكل واضح. ويكون الفقد في الوزن بنسبة كبيرة بسبب النقص الزائد في السوائل، والملح والبوتاسيوم والمعادن الاساسية الأخرى. وربما يستمر فقد الوزن بالرغم من الأكل الزائد بما يُسمى “النُهَام”. ووُصف السُكريّ التقليدي “المُتعدد” غير المنضبط (البُوال والعُطاش والنُهام) على يد اليونان من 3000 سنة مضت.
مُضاعفات السُكريّ
|
النوع |
تغيرات النسيج |
المُتلازمات الطبية |
العلامات والمُتلازمات |
|
الأوعية الدموية الكبيرة |
تصلّب الشّرايين |
مرض الاوعية الدموية المحيطية، مرض الشريان التاجي، مرض المخيّ الوِعَائِيّ |
العرج المتقطع، احْتِشاءُ عَضَلِ القَلْب/ ذُبحَة صَدرِيّة ، نَوْبَةٌ/ سَكْتَة إِقْفارِيَّةٌ عابِرَة
|
|
الأوعية الدقيقة |
تثخين الغشاء القاعدي، تكون الأنورسما الدقيقة، التدفق الشعري الزائد ” تسرّب” |
اعْتِلاَلُ الشَّبَكِيَّة: الخلفية أو التكاثرية اعتلال الأعصاب: وعلامتها الأولى هي ال بول البروتيني |
التغييرات البصرية، ارتفاع ضغط الدم، الفشل الكُلويّ |
|
الاعْتِلالِ العَصَبِيّ |
سُرْعَةُ تَوصيلِ العَصَب المُنخفضة لتَحَلُّلُ المَيَالين |
اعتلال الأعصاب المحيطية الأحاديّ الحس التناظري: الاعْتِلاَلٌ العَصَبِيٌّ المُسْتَقِلّ للأعصاب القِحْفِيَّة أو الخارجية |
تخدر ونخر في أطراف اصابع اليدين والقدمين |
سمات طبية هامة في تصنيف البول السُكريّ
|
السُكريّ فئة 1 |
َالسُكريّ فئة 2 |
|
سُكريّ معتمد على الأنسولين |
سُكريّ غير معتمد على الأنسولين |
|
يلزم للمريض أن يُعالج بالأنسولين |
قد يُعالجالمريض بالأنسولين |
|
مُستويات الأنسولين مُنخفضة جداً |
قدتكون مُستويات الأنسولين عالية أو طبيعية أو مُنخفضة |
|
سُكريّ مَيَّالُ لتَرَاكُم الكِيْتون |
سُكريّ مُقاوِمُ لتَرَاكُم الكِيْتون |
|
عادة ما يكون المرضى هَزْلى |
عادة ما يكون المرضى بُدناء |
|
عادة ” سُكَّرِيُّ اليافِعين” ( بدء من قمة البلوغ) |
عادة ” السُكَّرِيُّ البادِئُ فِي البالِغين ” ( إحياناً نراه في الأطفال) |
|
غالباً ما يوجد تاريخ عائليّ قصير للسُكريّ |
غالباً ما يوجد تاريخ عائليّ طويل للسُكريّ |
أنواع السُكريّ
يُقسّم السُكريّ إلى نوعين طبيين: الفئة 1 والفئة 2. والسُكريّ من الفئة 1هو سُكري يعتمد على الأنسولينIDDM. ويلزم أن يُعالج هؤلاء المرضى بالأنسولين للمُحافظة على حياتهم. وتكون المُشكلة في الأيض مشكلة ثانوية لمستويات انتشار مُنخفضة جداً للأنسولين ناتجة عن تعطل البنكرياس بصفة أساسية. ويكون المرضي النمطين للسُكريّ من الفئة 1 حديثي السن، وبهذا يكون مُصطلحها السابق “سُكَّرِيُّ اليافِعين”. وغالباً ما يكون المريض نحيفاً ويظهر للطبيب على أنه حماض كيتوني سُكريّ. ويُعطى هذا المريض عادة حُقن مُتعددة من الأنسولين لضبط الأيض.
والفئة 2 من السُكريّ هي فئة أكثر انتشاراً بكثير. وهو سُكريّلا يعتمد على الأنسولين NIDDM. ويُفهم من ذلك أنّ المريض يكون لديه بعض الأنسولين بجسمه. وفي الحقيقة يملك بعض من هؤلاء المرضى مستويات عالية من الأنسولين ولكن بسبب مُقاومتهم الشديدة للأنسولين، يكون الأنسولين غير قادر على القيام بمهمته في التحكم في الأيض. ورُبما يُعامل هؤلاء المرضى بفقد الوزن والحمية الغذائية والتمارين والحبوب ( عوامل فمية خافضة للسكر) وفي حالة الضرورة يُستدم الأنسولين. وبالرغم من العلاج بالأنسولين لا يجعلهم من ذوي الفئة 1 أو مُعتمدين على الأنسولين بالفعل، إلا أن الفكرة العامة تُحير عموم الأطباء أحياناً. ويكون 8% من مرضى الفئة 2 من ذوي الوزن الزائد وغالباً ما يكونوا من أسرة ذات علاقة قوية بالسُكريّ.
طوارئ السُكريّ
رُبما يترافق سكر الدم الذي يخرج عن السيطرة ببطء ببعض الأعراض القليلة. وبالرغم من ذلك فبعض الحالات في السُكريّ تُفضي إلى علامات واضحة إلى حد ما وتُظهر طوارئ حقيقية. وحالة الطوارئ الأولي هى نقص سكر الدم، وتحدث عندما ينخفض سكر الدم انخفاضاً شديداً. ونراه فقط في المرضى ممن يُعرف معاناتهم بالسُكريّ ويتكبدوا العلاج. وتتطلب المُحافظة على سكر الدم الطبيعي توفر توازن كمية مُناسبة من الأنسولين لتوازن السعرات الحرارية المُمتصة. فإذا ما تم امتصاص مزيد من الأنسولين (أو عوامل فمية)، يهبط سكر الدم إلى مستويات مُنخفضة. وهذا يجعل الجسم يفرز الأدرينالين وهو الهرومون الذي يمكنه أن يرفع سكر الدم. وإفراغ الأدرينالين يُعطي المريض علامات: خفقان القلب، التعرق، والدوار، والعصبية. فإذا ما كان هذا الإفراغ ناقصاً لرفع سكر الدم، أو إذا انخفض سكر الدم بشدة، فربُما تظهر أعراض ذات صلة أيضاً مع نقص الأنسولين للمُخ بما في ذلك: البطئ العقليّ، والنُعاس، وأحياناً الغَيْبُوبَة.ويُعالج هذا النوع من الغَيْبُوبَة بإضافة جلوكوز، عن طريق الفم في المراحل الأولى أو بإضافة الجلوكوز، أو بالحقن الوريديّ بالأنسولين على يد موظف الأسعاف إذا دخل المريض في حالة الغيبوبة. ويُمكن مُعالجته بحقن بسيط تحت الجلد بالجلوكاجون وهو الهرمون البنكرياسيّ الذي يرفع سكر الدم. ويجري هذا عموماً على والدي المريض أو ذويه في المنزل. ويُمكن أن تحدث حالة طوارئ أخرى لمرضى السُكريّ من الفئة 2، سواء في الظهور الأولي أو خلال فترة تميزه بطريقة رعاية أنسولين غير مُلائمة. وفي هذه الظروف يُوجد ناقص للتحكم في أيض الدهن، ويُؤدي الحرق الزائد للدهن إنتاجكيتون زائد. والكيتونات مُنتجات طبيعية لأيض الدهن، ولكن وبما أنها أحماض في الجسم، فيُمكنهاأن تُسبب مُشكلات عما إذا كانوا موجودين على درجة عالية. ويمكن الإصابة بالحُمَاض جراء إنتاج الكيتون الزائد أن تُؤدي إلى الغَثَيَان والتَقَيُّؤ والمَغْص وحالة غريبة من فَرْطُ التنفس تُسمى ” تنفس كوسماول”.ويتميز المرضى بأعراض أيضا لدهن غير الطبيعيّ أيضاً بعلامات أيض جلوكوز غير طبيعيّ وشكوى من عطش شديد وجفاف و”تعدد” السُكريّ غير المُنضبط. وغالباً ما يكون المريض طفلاً في الحماض الكيتوني السُكريّ في السُكريّ التقليديّ من الفئة 1.
وهناك حالة طوارئ أقل انتشاراً في السُكريّ ولكنها أكثر دلالة، بما تُسمى غَيبوبَةُ فَرْطِ الأُسْمولِيَّةِ أو غَيبوبَةُ فَرْطِ سكر الدم الأُسْمولِيَّةِ اللاَّكيتونِيّ HHNK. ويمكن أن يحدث هذا بالسُكريّ من الفئة 2 لمن يُعانون افراز بعض الأنسولين في أجسادهم.والمُحافظة على مستوى بسيط من الأنسولين يمنع هؤلاء المرضى من إفراز مزيد من الكيتون عندما يكون السُكريّ لديهم غير مٌسيطر عليه ولكنه في حالة عدم إفراز هيدرات بصورة كافية بأنفسهم (مثلما الحال في دار التمريض) ببطء وتزايد وبعمق فمن الممكن أن يحدث جفاف. وبعد أسابيع أو شهور من الجفاف المُستمر فربما يكون السكر في دم المريض مرتفعاً بمقدار 1000 مليجرام/ديسيلتر.وتلزم المُعالجة الفورية لهذه الحالة ولكن ربما تبقى مًُصاحبة بمُعدل وفاة عالي يصل إلى 50%. وهذا المُعدل دلالياً إذا ما قُورن بمُعدل وفاة أقل من 5% في الحماض الكيتوني السُكريّ.
مُضَاعَفات السُكريّ
التحدي الأقصى في رعاية السُكريّ هى منع المُشكلات طويلة الأجل التي يُمكن أن تُُؤثر على على صحة المريض بشكل كبير. وتنقسم هذه المُضاعفات إلى ثلاثة أقسام رئيسة. تتضمن مُضاعفات الأوعية الكبرى، الأوعية الدموية الكبيرة التي تنقل الدم إلى الأعضاء الرئيسية للجسم. إذ تُبطن هذه الأوعية بطقبة فوق أخرى من الخلايا، والرواسب في هذه الخلايا التي يتعذر تميزها من تصلب الشرايين المُتعارف عليها في مختلف السكان، تحدث في مرضى السُكريّ. وربما يتطور تصلب الشرايين لدى مريض السُكريّ في عمر مُبكر وربما يكون له مُشكلات مُختلفة على الجسم، ولكن تظهر التغيرات المرضية بنفس الشكل.
وأكثر المُشكلات الطبية شيوعاً التي تًُصاحب أمراض الأوعية الدموية الكبرى بما في ذلك نظام الأوعية المُحيطية حيث تنقل الأوعية الدم إلى الذراعين والرجلين. وكما تتلف الدورة الدموية إلى الرجلين تصاعدياً، فربما يُطور المريض علامة مُعقدة تُعرف بالعرج المتقطع. وفي هذه المُتلازمة لا يشعر المريض بألم في الراحة لأن امداد الدم للرجلين في الراحة يكون أقل ما يُمكن، ويُمكن توفيره بسهولة حتى بالشرايين المُصابة. لكن عندما يبدأ المريض في النشاط لا يُمكن لتدفق الدم الزائد أن تُوفره العضلات المُحيطية.وبهذا يشكو المريض من ألم في الرجلين مع النشاط واختفاء الألم في الراحة ولكنه يعود اليه عند النشاط اللاحق. فإذا تطور مرض الأوعية المُحيطية، فربما يحدث الألم في الراحة لنقص امداد الدم للرجلين في الراحة لأقل ما يُمكن ويكون من السهل توفيره حتى بالشرايين المُصابة.وعندما يبدأ المريض في النشاط فلا يُمكن لتدفق الدم الزائد الوصول إلى العضلات المُحيطية.وبهذا يشكو المريض من ألم في الرجلين مع النشاط واختفاء الألم في الراحة ولكنه يعود اليه عند النشاط اللاحق. فإذا تطور مرض الأوعية المُحيطية لاحقاً، فربما يحدث الألم في الراحة لنقص امداد الدم بالمناطق البعيدة من القدمين وفي النهاية قد تحدث (غنغرينا) لتؤدي إلى البتر.
ومن مُشكلات الأوعية الدوموية الكبرى لمرضى السُكريّ التعرض لرواسب الشرايين التاجي، وهي الشرايين التي تمد الدم إلى عضلة القلب نفسها. ورًبما تُؤدي إلى الخُناق أو احتشاء العضلة القلبية. وبالمثل فإنّ رواسب المصاب بتصلّب الشرايين في النظام الوعائيّ يمكن أن تُؤدي إلى الجلطة الدماغية ونوبات اقفارية عابرة.
بخلاف تغييرات الأوعية الدموية الكبرى التي تحدث في عموم السكان مثل مُصابي السُكريّ، فيمكن رؤية تغييرات الوعاء الدمويّ الدقيق (أو الوعاء الدمويّ الصغير) في مُصابي السُكريّ فقط. وتحدث هذه التغييرات في الشرايين الدقيقة والشعيرات الدموية وتشمل تغليظ غُلاف جدران الشُعيرات الدموية، وفقد بعض خلايا دعم الشُعيرات الدموية وتَجَيُّب خَارِجِيّ (أَمُّ الدَّمِّ المِجْهَرِيَّة) لجدار الشعيرة الدموية. وبالرغم من هذه التغييرات بالأوعية الدموية الصغرى يمكن أن توجد في العديد من الأماكن في الجسم تحت المجهر، إلا أنها من المحتمل أن تُسبب مريض طبيّ في عضوين: العين والكُلية.
اعتلال الشبكية السُكريّ
الدورة الدموية الشَبَكَيّة الواقعة في خلف العين ميالة إلى تغييرات الأوعية الدموية الدقيقة لتُؤدي إلى اعتلال الشبكية السُكريّ. ويحدث شكلين من أشكال هذه المُضاعفة. والأكثر شيوعاً هو اعْتِلاَل الشَّبَكِيَّة الخَلْفِيَّة المُصاحب بتَسَرُّب الدم (النزف) أو نَضْحَة الدهن في الشبكية بالجزء الخلفيّ للعين.وتُؤدي التغييرات اللاحقة إلى اِستِسقاء شبكيّ( يكون أكثر خطورة عندما يشمل بقعة الشبكية ومنطقة الشبكية إلى تزودنا بالرؤية الدقيقة) وأم الدم المجهرية التي يُمكن أن يراه الطبيب كبُقع حمراء على خلف العين. وبالرغم من اعْتِلاَل الشَّبَكِيَّة الخَلْفِيَّة مُنتشر جداً، إلا أنه نادراً ما يُرجح إفضائه إلى ضعف الرؤية أكثر من المرحلة الشديدة المُسمى باعْتِلاَل الشَّبَكِيَّةِ التَّكاثُرِيّ.وفي هذه الحالة تنمو الأوعية الدموية الجديدة (تتكاثر) في المنطقة الخلفية للعين وتنمو خارج مستوى الشبكية إلى جسم العين (النزف الزُجاجيّ) التي تجحب رؤية المريض بدرجة كبيرة. وربما يتكون النزف التالي والنسيج الندبيّ الزجاجيّ، وإذا ما أُرفق بالشبكية، فإنّ اِنْكِماش الجسم الندب يُؤدي إلى انفصال الشبكية الذي يزيد الرؤية سوءً على نحو خطير.
اعتلالات الأعصاب السُكريّة
وهو مظهر أخر عزوي دقيق للسُكريّ أو مرض الكُلى. وبسبب التسرب الواضح للشعيرات الدموية الشبكية فتكون من أُولى النتائج في الكلي السُكريّة هي البروتين في البول. (وتُسمى هذه الظاهرة بالبول البروتيني حيث يمكن أن نجدها كذلك في إضطرابات أخرى للكُلي). ويُمكن للبول البروتينيّ أن يُقاس بتحليل البول العشوائيّ أو عينة بول لكمية 24 ساعة. وفي السنوات الأخيرة، جرى تقديم طُرق جديدة لقياس كميات صغير جداً للبروتين في البول للمُمارسة الطبية. ويسمح اختبار ما يُسمى اختبار البول الزلاليّ بقياس ارتشاح البروتين لحوالي 10 سنوات قبل عمل الاختبارات القياسية. ويُمكن اعتبار البول الزلاليّ كتركيز،مليجرام لكل جرام كرياتينين، أو مُعدل إخراج، أوميكروجرام لكل دقيقة. إلا أن الأخير من الممكن الحصول عليه سواء لعينة بول لكمية 24 ساعة أو عينة لطوال الليل. والبول الزلاليّ القياسات الأخرى لتركيز خفيف للبورتين وصولاً إلى ثلث مرضى السُكريّ في العقد الأول من المرض. ويتقدم بعض المرضى في البول الزلاليّ في العقد الثاني وبهذا يكونوا في خطر إذا حدث نقص دلاليّ في الوظيفة الشبكية.
الاعتلال العصبيّ السُكريّ
يُمكن رؤية المُضاعفة المُهمة الباقية في مرضى السُكريّ وهى الاعتلال العصبيّ السُكريّ. وربُما تحدث تأثيرات على وظيفة العصب في مرضى السُكريّ بسبب التغييرات في الأيض الخلويّ ونمو مواد سامة مُشتقة من الجلوكوز داخل الخلايا. ومن أكثر المظاهر شيوعاً لاعتلال العصبيّ السُكريّ هو الاعتلال العصبيّ الحسيّ المُتناظر المُتعدد. ويُمكن لهذه الحالة أن يُصيب المريض بتنمل وتَخَدُّر ونخز لأنامل أصابع اليدين والقدمين وتزيد حتى مع الحرق والألم أو النقص المُتصاعد لحساسية العصب مع مرور الوقت.
ومن المظاهر الأخرى للاعتلال العصبيّ ما يُسمى بالاعتلال العصبيّ الأحادي الذي يُؤدي إلى أعصاب مُؤلمة معزولة أو إلى وظيفة مُنخفضة في الأعصاب الدماغية المُحددة. ويُؤدي هذا إلى صعوبة في حركة العين أو فيشلل الوجه النصفي أو شلل بيل بتدلي جزئي للوجه. والشكل الباقي للاعتلال العصبيّ هو الاعتلال العصبيّ التلقائيّ.ويتحكم الجهاز العصبي التلقائي في تنوع الوظائف التلقائية النسبيّ،بما في ذلك اتساع بؤبؤ العين، والضبط المُناسب للغدد العرقية، والبلع المُناسب وحركات الهضم والأورجازم والاِنْتِصاب. نَقْصُ ضَغْطِ الدَّمِ الوَضْعِي ّمع ضغط الدم المُنْخَفِض عند النهوض، هو مظهر أخر من وظاهر الاعتلال العصبيّ التلقائيّ وربما يتزامن مع الخطر الزائد للمُشكلات القلبية والموت الفجائيّ.